Бешенство у человека
Бешенство (Neuroiyctes rabid) — тяжело протекающая нейроинфекция. Относится к контролируемым при помощи вакцин заболеваниям. Переносится инфекционный агент хищниками, грызунами, бродячими кошками и собаками, домашним скотом.
Уровень заражаемости резко возрастает в теплое время года, особенно весной. У детей клиническая симптоматика нарастает стремительнее, чем у пациентов старшего возраста.
Причины инфицирования

Распространение нейроинфекции осуществляется через слюну в процессе укуса или при контакте со слизистыми оболочками или раной. Особенность данного заболевания заключается в том, что зверь способен распространять инфекцию за неделю до формирования выраженной симптоматики.
Механизм передачи инфекционного агента от людей не подтвержден, хотя теоретическую вероятность подобного заражения медики не исключают полностью.
Вероятность инфицирования при контакте с зараженным существом не 100 %. При укусе ног риск инфицироваться составляет 25 %. Если животное смогло нанести повреждения шее, лицу или рукам, вероятность заражения достигает 95 %. Чем сильнее человек искусан, тем вероятнее негативный исход.
При проникновении в человеческий организм частички нейроинфекции распространяются по нервным ганглиям, по кровеносной и лимфатической системам. Под их воздействием нервные клетки разрушаются. Ткань волокон замещается тельцами Бабеша-Негри. Когда инфекция достигает мозга, развивается острое воспаление, что приводит к формированию функциональных расстройств.
Вирус неустойчив во внешней среде. Его частички погибают после 10-минутного воздействия ультрафиолета при температуре до 60 °С. Желудочный сок деактивирует вирус через 20 минут после попадания в органы ЖКТ. Средства дезинфекции, в частности спирт, уничтожают его моментально. При пониженном температурном режиме патоген утрачивает вирулентность, но способен существовать несколько недель.
Чаще всего причиной заражения становится низкий уровень осведомленности людей о существующих методах профилактики заболевания. Не менее важным фактором является пренебрежительное отношение отдельных личностей к своему здоровью. Больной может преуменьшать значение полученного укуса, воспринимая его как повседневную царапину.
В обязательном порядке требуется врачебная консультация.
Классификация заболевания
Согласно МКБ в актуальной редакции, существует несколько видов бешенства:
-
A82.0 — Лесное;
-
A82.1 — Городское;
-
A82.9 — Неуточненное.
По клинической форме патология бывает:
-
бульбарной;
-
менингоэнцефалитической;
-
мозжечковой;
-
паралитической.
Клиническая симптоматика
Срок инкубации болезни варьируется от 10 до 90 суток со дня инфицирования и обусловлен местом нахождения раны. В практике врачей встречались случаи, когда патоген годами оставался латентным.
При появлении у человека клинических симптомов болезни гарантирован летальный исход.
I стадия (24 ч – 30 суток). Рана становится болезненной, нарастает отек и зуд кожных покровов в месте укуса. Наблюдается гиперактивность кожи в патологической области. Появляется субфебрилитет, мигрень, усталость, тошнота, рвота. При получении ранения лица есть риск развития приступов с обманами обоняния или зрения. Нарушения психики проявляются депрессивным состоянием, апатией, беспокойством, дисфорией.
II стадия (2–4 суток). Человек перевозбужден, наблюдается спазм глотательной мускулатуры при виде или звуке воды. В ответ на раздражители происходят судороги лица. Дыхание становится слабым. Взгляд фокусируется в одной точке, зрачки расширяются. Появляется тахикардия. Человек страдает от повышенной потливости и слюнотечения.
Развиваются выраженные отклонения психики: буйное поведение, агрессия. Больной опасен для себя и людей. При подобных приступах человека мучают галлюцинации. Периодически бывает проблеск сознания. На острой фазе приступа есть риск остановки дыхания или сердечной деятельности.
Длительность III стадии не превышает трех суток. Как вторичное иммунологическое осложнение развивается энцефалит. Патология сопровождается выраженной симптоматикой:
-
«буйного» бешенства (80 %) — нервная система перевозбуждена, человек потерян в пространстве и времени;
-
«паралитического» бешенства (20 %) — наблюдаются восходящие парезы, может развиться паралич конечностей (тетраплегия).
Как диагностировать патологию?
После нападения животного не стоит откладывать визит к врачу. Специалист проведет клинический осмотр раны. Это позволит доктору определить предполагаемую продолжительность инкубационного периода. Врач проверяет наличие внешних проявлений патологии — расширения или сужения зрачков, отека патологической зоны и др.
В общем анализе крови у больного отмечается повышение лимфоцитов, отсутствие эозинофилов.
Специалист берет мазок-отпечаток с поверхности роговицы. Этот анализ позволяет подтвердить наличие антител, которые вырабатываются в ответ на проникновение нейроинфекции.
Во время первичной консультации врач может назначить:
-
Определение вирусных агентов в биоптате кожных покровов затылка. Используется методика флуоресцирующих антител.
-
ПЦР-тест спинномозговой жидкости.
-
Биохимические исследования крови.
-
Электроэнцефалографию — это эффективная методика определения степени повреждения мозга.
Кто занимается лечением
Нейроинфекция бешенства опасна для жизни. Не стоит откладывать визит в больницу после укуса даже безобидного на первый взгляд животного. Первую врачебную помощь оказывает хирург или травматолог. Для этого необходимо обратиться в травмпункт или центр антирабической помощи. Непосредственно в день первичного приема пострадавший должен получить инъекцию.
При необходимости пострадавшему выдается направление к врачу-терапевту. Специалист оценивает объем дальнейшего обследования и лечения. При наличии показаний рекомендуется проведение консультации невропатолога.
Лечение бешенства
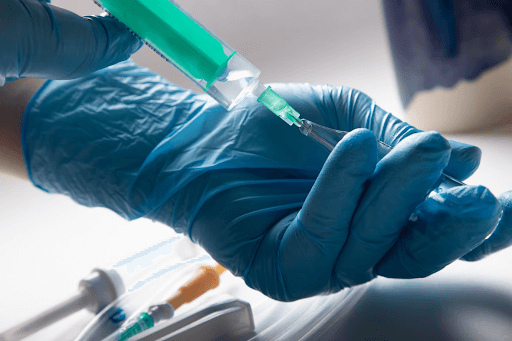
Достоверно известный и доказанный клинически метод предотвращения инфицирования и смерти пострадавшего от укуса — это вакцинопрофилактика. Проводится процедура в инкубационном периоде. Используется сухая антирабическая вакцина и антирабический иммуноглобулин. Инъекции раствора RIG выполняются непосредственно в зону укуса. Дозировка препарата рассчитывается в объеме 20 МЕ/кг веса тела.
Схема профилактической вакцинации состоит из цикла инъекций в определенные дни:
-
0-й (в момент обращения);
-
3-й;
-
7-й;
-
14-й;
-
30-й;
-
90-й.
Если у больного есть возможность, необходимо отслеживать состояние животного. Курс вакцинации прерывают, если зверь не погибает от нейроинфекции в течение 10 дней.
Первую медицинскую помощь непременно следует оказать до визита в клинику. Рану промывают чистой проточной водой и мылом. Ее края обрабатываются антисептиком или раствором йода. Необходимости в накладывании повязки нет.
Во время лечения больным категорически нельзя употреблять алкоголь, стоит избегать спортивных тренировок, перегрева, переохлаждения.
Если одновременно проводится иммуносупрессивная или гормональная терапия, требуется постоянный врачебный контроль. Проводится отслеживание уровня антител к вирусу. При их достаточном продуцировании требуется дополнительная терапия.
Соблюдение врачебных рекомендаций позволяет минимизировать риск развития болезни.
Появление выраженной симптоматики делает дальнейшее лечение нейроинфекции бесперспективным. При 100%-м заражении медикам остается только направлять свои усилия на паллиативную помощь. Для этих целей назначаются снотворные и противосудорожные препараты. Человека помещают в комнату или палату с качественной шумо- и светоизоляцией. Проводится обезболивающая терапия. Вводятся транквилизаторы. Продлить больному жизнь позволяет ИВЛ. К сожалению, на современном уровне развития российской медицины при отсутствии вакцинопрофилактики летальный исход зараженного человека неизбежен.
Экстренная госпитализация требуется при следующих признаках:
-
множественные рваные раневые поверхности, повреждения лица, верхних конечностей, шеи;
-
инфицирование ран;
-
отягощенный анамнез;
-
вынашивание ребенка.
Чем опасно заболевание?
После попадания нейроинфекции в человеческом организме начинаются необратимые изменения. Вирус разрушает клетки мозга. Параличи мучают больного в течение суток. Затем наблюдается угасание двигательной функции. Снижается чувствительность. Наступает так называемая светлая фаза: судороги и галлюцинации купируются. Визуально больной совершенно спокоен. Начинается гипертермия до 42°, тахикардия, снижение давления. Человек гибнет от паралича сердца или легких.
От начала симптомов до смерти проходит до недели. В отдельных случаях нейроинфекция ускоренно прогрессирует при стертой симптоматике. При данной форме заболевания гибель наступает в течение 24 часов с момента развития первых признаков.
Профилактика бешенства
Бешенство — нейроинфекция, риски, которой минимизируются своевременной вакцинацией. Минздрав рекомендует проведение вакцинопрофилактики людям, работа которых сопряжена с вероятностью инфицирования. К ним относятся ветеринары, охотники и дрессировщики. Противопоказаний к введению вакцины не предусмотрено.
При необходимости допускается введение инъекции женщинам в период беременности и лицам с болезнями в острой стадии. Первые антитела к инфекционному агенту начинают продуцироваться через 2 недели после укола. Предельная концентрация антител достигается через 4 недели. Иммунитет от заболевания держится до 12 месяцев.
При повышенном риске сокращенного инкубационного периода показано введение антирабического иммуноглобулина.
Побочные явления после курса инъекций несравнимы с рисками, которые несет вероятное инфицирование. Иногда после вакцинации возникает аллергическая реакция. На месте инъекции возможно появление отечности, уплотнения или болезненности.
В ряде случаев введение вакцины не предусмотрено:
-
при ранении, полученном от птицы;
-
при отсутствии повреждений эпидермиса;
-
при контакте с человеком — носителем нейроинфекции;
-
если животное, которое нанесло укус, выжило через 10 суток после взаимодействия: инкубационный период данного заболевания у теплокровных зверей достигает 10 дней, зараженное существо погибает в течение указанного срока.
Важно! Данная статья носит исключительно информационный характер. Представленные сведения запрещено использовать для самостоятельной диагностики. При появлении выраженных признаков острой фазы обследование и подбор терапии должен осуществлять лечащий врач.
- Минздрав РФ. Клинические рекомендации «Бешенство». — Москва, 2021.
- Брико Н.Н. (ред.). Инфекционные болезни: национальное руководство. — Москва: ГЭОТАР-Медиа, 2019.
- Намазова-Баранова Л.С. (ред.). Вакцинопрофилактика: национальное руководство. — Москва: ГЭОТАР-Медиа, 2014.
- Прием врача
-
Прием врача - инфекциониста амбулаторный3200 ₽
Врачи - инфекционисты 5
Показать всех

инфекционист, вирусолог, паразитолог
Врач высшей категории Стоимостьприема: 4 200 ₽ Стаж 26 лет Отзывы (1)
-
-
-
- ДМС


педиатр, инфекционист
Кандидат медицинских наук Стоимостьприема: 4 200 ₽ Стаж 9 лет Отзывы (4)
-
-
-
- ДМС


аллерголог-иммунолог, инфекционист
Кандидат медицинских наук Стоимостьприема: 4 200 ₽ Стаж 16 лет Отзывы (7)
-
-
- ДМС


инфекционист
Стоимостьприема: 4 200 ₽ Стаж 42 лет Отзывы (3)
-
-
-
- ДМС


инфекционист, гастроэнтеролог
Стоимостьприема: 4 200 ₽ Стаж 19 лет Отзывы (1)
-
- ДМС
Запишитесь на прием онлайн
Без очередей и длительного ожидания, в удобное для вас время к любому врачу
Записаться на прием
Отзывы
-
Здравствуйте моего сына от аллергии лечил врач Строилов Иван Сергеевич. Ребенок 14 лет жиль крапивницей как мучился когда сып , куда я пошла что я делала пыталась помочь без полезно было. Каждый раз увидив сып мне плохо было от того что ребёнку не могу помочь. Два года назад Строилов Иван Сергеевич лечил уже давно нету крапивница. Я очень благодарна ???? чтобы помогли моему сыну дай бог вам здоровья крепкого спасибо большое
-
Уважаемый Александр Витальевич! Хочу выразить Вам и Вашему коллективу хирургического отделения сердечную благодарность за чуткость и профессиональную гениальность проявленную во время лечения моей диабетической стопы. Благодаря Вашему профессионализму была спасена моя нога в октябре 2024. В настоящее время уже можно говорить о послеоперационной успешной реабилитации практически неизлечимой болезни. И это все благодаря Вам. Вы гениальный хирург с золотыми руками. Дай бог Вам здоровья и сил в таком нелегком труде, но так необходимым нам, Вашим пациентам. В этом письме хотелось бы поблагодарить старшую медицинскую сестру Наталью Вячеславовну за доброе, чуткое и всегда позитивное отношение ко мне. Большое спасибо хирургу с «легкими руками» Физули Огромное человеческое спасибо Вам и Вашему коллективу единомышленников! ВЫ ДОКТОР - ЧУДО ! С самыми добрыми и искренними пожеланиями, Алексей Васильевич Колесников
-
Огромная благодарность Ивану Сергеевичу и низкий поклон за его труд. Очень квалифицированный специалист и внимательный человек. Меня укусил клещ и занёс мне инфекцию. Местные врачи, где я сейчас проживаю, то выписывали мне не те антибиотики, то велели сделать общего вида анализ на боррелиоз и опять выписывали не то, Я полгода мучилась с разрастающимся красным пятном, которое охватило ногу со всех сторон от колена до щиколотки. Мы с мужем были в панике и не знали, что делать. И войдя к Ивану Сергеевичу в кабинет, я взмолилась : "Спасите, помогите!!!" Он спокойно и уверенно ответил: "Спасём и поможем. Рассказывайте, что случилось?". И правда спас и помог. Он быстро решил мою проблему, выписал мне направление на более подробный анализ, чтобы точно выявить конкретную инфекцию и безошибочно назначил именно те лекарства, от которых я быстро пошла на поправку. Пятно прошло полностью, как и не было. После курса лечения, я сделала повторные анализы, которые выписал Иван Сергеевич, они были чистыми. Теперь мне предписано через некоторое время сделать контрольные анализы, чтобы убедиться, что инфекция не вернулась и не вернётся. Иван Сергеевич очень внимательно контролирует своих пациентов, за что ему огромное-преогромное спасибо от меня и моего мужа. Я очень рада, что попала на приём именно к Ивану Сергеевичу. Побольше бы таких докторов. Здоровья Вам крепкого, Иван Сергеевич, и счастья.
-
Не нашли интересующую вас услугу?
Оставьте ваши контактные данные и мы свяжемся с вами и постараемся помочь
- Лицензии
- Сертификаты
- Свидетельства
Скоро мы с вами свяжемся















